Osteochondrose – Symptome, Ursachen und Behandlung

Osteochondritis: Degenerationen an Knochen und Knorpel
Schmerzen im Rücken oder in den Gelenken können viele Ursachen haben. Auch degenerative Prozesse an den Knochen- und Knorpelstrukturen können dafür verantwortlich sein, die vornehmlich durch Verschleiß oder überhöhte Belastungen entstehen. Diese als Osteochondrose bezeichneten krankhaften Veränderungen treten häufig an der Wirbelsäule (Osteochondrosis intervertebralis) oder im jugendlichem Alter auch in den Gelenken der unteren Extremitäten auf (Osteochondrosis dissecans). Zumeist wird versucht den verschiedenen Krankheitsformen mit physikalischer Therapie und Bewegung entgegenzuwirken, in schweren Fällen kann eine Operation notwendig werden.
Inhaltsverzeichnis
- Osteochondrosis intervertebralis
- Osteochondrosis dissecans
Definition
Unter dem Begriff der Osteochondrose (auch Osteochondrosis) versteht man degenerative Veränderungen des Gelenkknorpels und der Knochen, die nicht aufgrund entzündlicher oder infektiöser Ursachen entstehen. Dabei handelt es sich allgemein um Störungen bei der Umwandlung von Knorpel- zu Knochengewebe während der Wachstumsphasen beziehungsweise um verschleißbedingte Veränderungen.
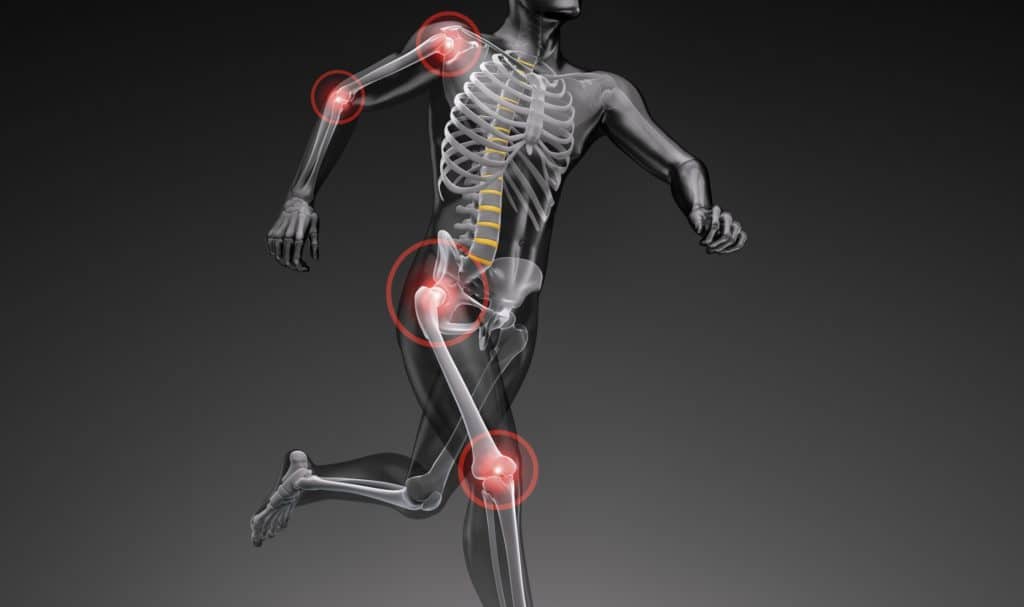
Alle Gelenke und Wachstumsfugen können von dieser Schädigung betroffen sein, besonders häufig ist aber die Wirbelsäule betroffen (Osteochondrosis intervertebralis). Auch ein Absterben kleinerer Knorpel- und Knochenanteile in Gelenken (Osteochondrosis dissecans) und viele weitere Erscheinungen werden diesem Krankheitsbild zugeordnet. Zum Beispiel werden auch schwere Verlaufsformen von Morbus Scheuermann mit degenerativen Veränderungen an der Wirbelsäule einer Osteochondrose zugeschrieben.
Symptome
Eine Osteochrondrose kann lange Zeit ohne Beschwerden bleiben. Treten typische hartnäckige Schmerzen in der betroffen Region auf, wie beispielsweise Rückenschmerzen, ist die ursächliche Zuordnung oftmals schwierig. Denn nicht nur die Knochen- und Knorpelveränderungen können Schmerzen auslösen, sondern auch damit verbundene Folgeerscheinungen wie Fehlhaltungen, Fehl- oder Überbelastungen und Muskelverspannungen.
In einem Stadium mit starken Schmerzen sind auch oftmals Bewegungseinschränkungen oder Schonhaltungen zu verzeichnen. Kommt es zusätzlich zu einer Blockierung von Nervenbahnen (möglicherweise auch durch einen Bandscheibenvorfall), können zudem neurologische Ausfallserscheinungen und Empfindungsstörungen auftreten. Die Schmerzen können sich nicht nur lokal äußern, sondern auch in weitere Bereiche ausstrahlen. Dies alles kann zu (teilweisen) Funktionsverlusten des Bewegungsapparats führen.
Kommt es beispielsweise durch die veränderte Knochensubstanz an der Wirbelsäule zu einer Einengung des Rückenmarkskanals (Spinalkanalstenose), zeigen sich bei den Betroffenen in Bewegung schon nach kurzer Zeit Taubheitsgefühle und Schmerzen, die in die Beinen ausstrahlen. Bei Entlastung (etwa durch eine vorwärts gerichtete Rumpfbeuge) klingen die Symptome zumeist wieder ab.
Ursachen
Die Ursachen sind weitestgehend unbekannt, aber es gibt begründete Annahmen über auslösende Faktoren und Prozesse für die verschiedenen Formen der Erkrankung.
Osteochondrosis intervertebralis
Bei der Osteochrondrose an der Wirbelsäule, egal ob Hals-, Brust- oder Lendenwirbelsäule, geht man von einer Verschleißerscheinung aus. Meistens sind die Betroffenen älter als vierzig Jahre. Dauerhafte Überbelastungen des Rückens pressen die Bandscheiben zusammen und schränken somit deren Elastizität und Pufferfunktion ein. Durch den übermäßigen Druck auf die Wirbelkörper verändern sich die Knochen- und Knorpelstrukturen und es kommt zu Knochenneubildung meist am Wirbelknochenrand (Spondylophyten). Diese Prozesse fördern die Gelenkabnutzung.
Auch Übergewicht, Fehlhaltungen, Deformierungen an der Wirbelsäule (wie eine Skoliose) oder ein starker Bewegungsmangel können diesen Prozess begünstigen. Des Weiteren wird eine genetische Prädisposition angenommen.
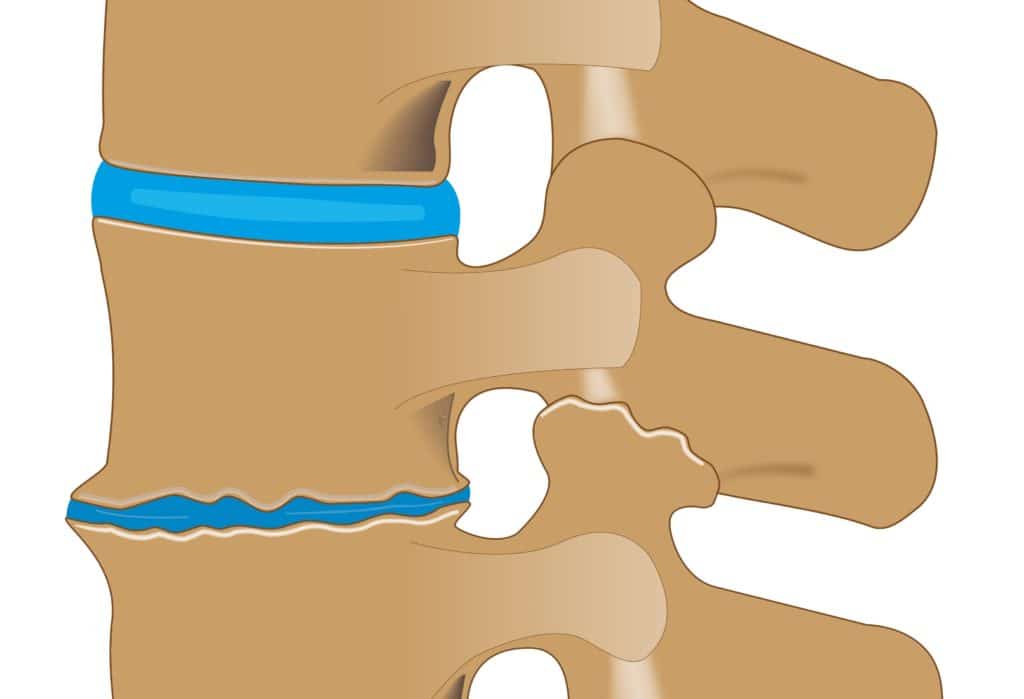
Der Verlauf einer Osteochondrosis intervertebralis wird radiologisch nach den drei Stadien der Modic-Klassifikation eingeteilt, die sich auf sichtbare Veränderung am Knochen und Knochenmark bezieht:
- Typ I: Einlagerung von Flüssigkeit im Wirbelknochen (Knochenmarködem),
- Typ II: Teilersatz des Knochenmarks durch Fettgewebe,
- Typ III: Gewebeverhärtung (Sklerosierung).
Osteochondrosis dissecans
Unter viel diskutierten Ursachen sind mechanische Belastungen, die zu einer Veränderung der Knochen- und Knorpelsubstanz führen, wahrscheinlich der maßgebliche Grund für die Entstehung einer Osteochondrosis dissecans. Die mechanisch bedingten Einwirkungen, etwa durch sportliche Überlastung oder vorangegangene Traumata, verursachen eine Knochennekrose (Absterben von Knochengewebe). Dadurch kommt es zu Veränderungen der Gelenkfläche mit umschriebenen Läsionen oder auch zu Abstoßungen von kleinen Knochen- und Knorpelfragmenten, die sich dann im Gelenkspalt oder in anderen Bereichen befinden (Gelenkmaus).
Jedes Gelenk kann davon betroffen sein, häufig entstehen diese Defekte aber im Kniegelenk oder Sprunggelenk bei Kindern und Jugendlichen, die besonders aktiv sind (juvenile Osteochondrose).
Diagnose
Neben einer üblichen Anamnese und klinischen (orthopädischen) Untersuchung werden bei unklaren Gelenkschmerzen in aller Regel auch radiologische Befunde für die Diagnosestellung hinzugezogen. Dabei werden zunächst Röntgenbilder erstellt und gegebenenfalls auch Aufnahmen der Magnetresonanztomographie (MRT) genutzt. Sind auch Nervenbahnen betroffen und bestehen Missempfindungen, werden ergänzend neurologische Untersuchungen durchgeführt.
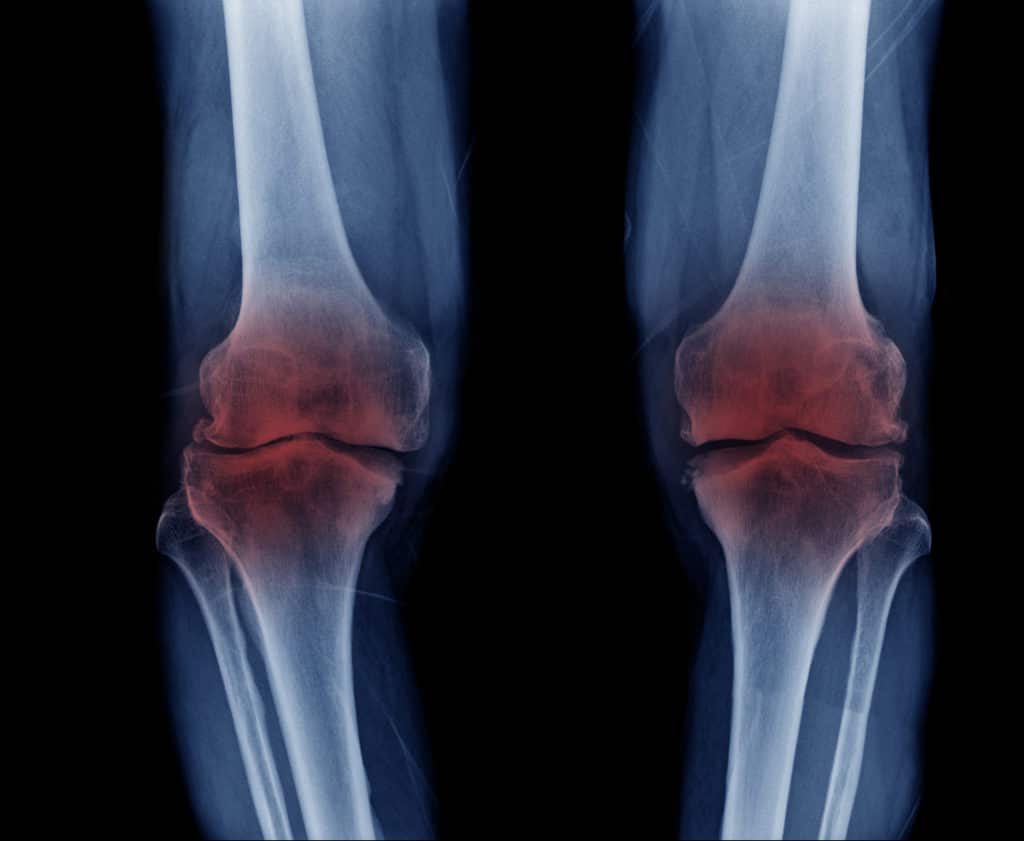
Behandlung
Die Therapie der Osteochondrosis hängt vom Ausmaß und Stadium, der jeweiligen Lokalisation und auch vom Lebensalter der Betroffenen ab. Wird das Vorliegen einer Osteochondrose frühzeitig erkannt und bestehen noch keine massiven Beschwerden, wird in aller Regel vorerst eine konservative Therapie angestrebt. Diese setzt zunächst symptomatisch an. Mittels physikalischer Therapien, Schmerzmitteln und Muskelrelaxanzien sollen akute Schmerzen und andere Krankheitszeichen zunächst gelindert werden.
Ergänzend sollen gezielte Übungen (Physiotherapie) und moderate sportliche Aktivitäten die betroffenen Gelenke durch Muskelstärkung stabilisieren und die Belastbarkeit erhöhen. Zudem sollen Überlastungen der betroffenen Gelenke gemieden werden, was Veränderungen im Alltag der Betroffenen notwendig machen kann. Dies betrifft die Vermeidung von schädlichen körperlichen Belastungen im Beruf und in der Freizeit und gegebenenfalls auch eine Gewichtsreduktion, um die Gelenke zu schonen. Manchmal werden auch Ruhigstellungen der Gelenke in Betracht gezogen (Orthesen, Gipsverbände).
Ist bereits ein fortgeschrittenes Stadium mit einer entsprechend schwerwiegenden Symptomatik erreicht, kann auch eine Operation notwendig werden, um beispielsweise einengende Gewebeteile zu entfernen oder Zwischenwirbelräume wieder zu erweitern.
Naturheilkundliche Behandlung
Neben einer gesunden Bewegung, die das Knorpelgewebe für eine ausreichende Versorgung mit Nährstoffen benötigt, spielt auch die richtige Ernährung eine wichtige Rolle für die Gesundheit der Knochen- und Knorpelstrukturen.
Der Unterversorgung von Knorpelgewebe kann eine Übersäuerung des Körpers, aufgrund von Mineralstoffdefiziten, zugrunde liegen und die Anfälligkeit für Gelenkkrankheiten erhöhen. Eine Basenkur oder ein Entsäuern des Körpers wirken vorbeugend und heilungsfördernd bei Beeinträchtigungen am Bewegungsapparat. (tf, cs)
Quelle: Den ganzen Artikel lesen